Programa Creciendo Juntos
Capacitación en Lactancia Materna para equipos de salud Provincia de Buenos Aires
Regiones sanitarias XII, VI, V y VII de la provincia de Buenos Aires
Alcance y beneficios del programa
La leche materna es considerada el mejor alimento para los lactantes menores de 6 meses ya que proporciona componentes nutricionales e inmunológicos adecuados y brinda beneficios cognitivos, emocionales, económicos y ambientales. No solo asegura una nutrición adecuada también optimiza su salud, la del futuro adulto y la de su madre. Según un informe de The Lancet, mejorar e incrementar las prácticas de lactancia materna en el mundo, permitiría cada año impedir aproximadamente unas 823000 muertes de niños menores de 5 años de edad y alrededor de 20000 muertes de mujeres a causa de cáncer. A nivel mundial, más del 80 % de los recién nacidos inician la lactancia materna en casi todos los países; sin embargo, solo la mitad comienza a amamantar tempranamente durante la primera hora de vida. En nuestro país, el inicio de la lactancia es del 95 %, pero cae rápidamente a medida que el niño crece. Según la Encuesta Nacional de Lactancia Materna 2018, se observa que la lactancia materna exclusiva en nuestro país es del 58 % a los 2 meses y 42 % los 6 meses de edad, indicando la necesidad de fortalecer las acciones de promoción que contribuyan a mejorar estos indicadores.
Objetivos del programa
Objetivo general
Capacitar en lactancia materna (LM) a equipos de salud de centros de salud y hospitales seleccionados por la provincia de Bs. As.
Objetivos específicos del año a informar
- Proporcionar información sobre LM acorde a las recomendaciones científicas actuales.
- Desarrollar habilidades en lactancia en el personal a capacitar.
- Vincular a los equipos de salud con herramientas de apoyo disponibles a nivel nacional (0800, grupos de apoyo, etc.).
- Fortalecer la capacidad de respuesta a problemas de lactancia materna en los establecimientos de salud seleccionados.
- Mejorar el sistema de referencia y contrarreferencia entre hospitales y centros de salud de la región.
- Formar capacitadores que puedan, en sus lugares de trabajo, replicar cursos LM de 20 horas y realizar actividades, destinadas a la comunidad y al personal a cargo de las embarazadas, puérperas y niños.
Principios y estrategias aplicados para lograr los objetivos
1. ¿A qué necesidades/problemáticas de la sociedad buscan dar respuesta?
Uno de los aspectos vinculados a la interrupción de la lactancia materna tiene su origen en la falta de respuesta a problemas vinculados con el amamantamiento, ya sea esto generado por la escasez de recurso humano disponible en momentos clave, por la falta de repuestas oportunas y adecuadas, de recurso humano capacitado y/o de consultorios especializados dentro de las instituciones de salud a los cuales las madres puedan recurrir en busca de ayuda y orientación. En este contexto, es fundamental que los equipos de salud cuenten con las habilidades básicas y una adecuada formación en lactancia para poder acompañar y asesorar a las familias de manera correcta y así obtener una lactancia materna sostenida y duradera.
2. Describir cómo son planteadas y puestas en práctica las acciones
FUNDASAMIN y la Secretaría de Gobierno de Salud, a través de la Dirección Nacional de Maternidad, Infancia y Adolescencia (DINAMIA) solicitó a los referentes de la Regiones Sanitarias VI, V, XII y VII la selección de profesionales de salud para participar de la capacitación. Dichos profesionales debían encontrarse trabajando en hospitales públicos y/o centros de salud de las mencionadas Regiones Sanitarias y mostrar interés en participar de la capacitación.
La capacitación involucró dos etapas, cada una con una instancia de evaluación propia. La primera consistió en la realización y aprobación del “Curso básico de lactancia materna” disponible en http://www.plataformavirtualdesalud.msal.gov.ar. Este curso brinda los elementos teóricos básicos. Incluye 4 módulos cada uno de ellos con una evaluación que debe aprobarse para continuar avanzando y una evaluación final integradora.
La segunda etapa de modalidad presencial fue dictada por neonatólogos, puericultoras, licenciadas en nutrición, psicólogas y fonoaudióloga de FUNDASAMIN y DINAMIA. Consistió en cursos de 40 horas que se desarrollaron en 5 jornadas consecutivas de 8 horas cada una, de las cuales 1 fue enteramente dedicada a una actividad de práctica clínica supervisada.
Durante las 5 jornadas se realizaron:
- Presentaciones: conferencias y demostraciones con diapositivas conducidas por capacitadores de DINAMIA y FUNDASAMIN.
- Trabajos grupales: sesiones en grupos pequeños de 6/7 participantes que trabajaron en diferentes consignas establecidas por los capacitadores.
- Práctica clínica supervisada (8 horas): en grupos de 5/6 participantes supervisados por un instructor, los participantes desarrollaron habilidades de apoyo y consejería en lactancia en salas de internación de hospitales o consultorios externos de centros de salud.
Además, para completar la información recibida, se entregó a cada uno de los asistentes al curso material de consulta que posteriormente podrán utilizar en la replicación de los cursos. Esto incluyó:
- Módulo “Lactancia materna “
- Carpeta conteniendo modelos de ficha de evaluación de la lactancia, historia clínica de lactancia, instructivo sobre “Cómo realizar una práctica supervisada de lactancia materna”, copia de los formularios de autoevaluación de las iniciativas centro amigo y hospital amigo, modelos de políticas institucionales de lactancia materna y ejercicios clínicos.
Sólo aquellas personas que aprobaron ambas etapas recibieron una certificación de finalización de capacitación. El cupo máximo para la capacitación presencial, para privilegiar la proporción participante/capacitador, se estableció en un máximo de 30 participantes.
Programa de la capacitación
DÍA 1
| Por qué la lactancia materna es importante. Beneficios de la lactancia materna y peligros de la alimentación artificial. Beneficios para los niños, las madres y la sociedad. |
| Situación local de la lactancia materna. Patrones y prácticas comunes de alimentación del lactante en el país. Resultados de la Encuesta Nacional de Lactancia Materna 2017. Promoción de la lactancia materna: acciones. |
| Práctica de la lactancia: Cómo prender a un bebé al pecho. Cómo ayudar a una madre a colocar a su bebé correctamente al pecho. Diferentes posiciones. Cómo ofrecer el pecho. Evaluación de una prendida al pecho. Observación de la madre y su bebé. Reconocimiento de los signos de buena y mala posición y de buen y mal agarre. |
| Trabajo grupal. Promoción de la lactancia en el embarazo y parto. |
| Afecciones del pecho. Diagnóstico y manejo adecuado de: Ingurgitación mamaria, pezones inflamados y dolorosos, grietas del pezón, pezones planos. |
| Trabajo grupal: Habilidades de la comunicación. Utilización de técnicas de comunicación. Lenguaje no verbal. Preguntas abiertas y cerradas. Cómo lograr una comunicación eficaz. Cómo obtener la información de la madre y reforzar su confianza. |
DÍA 2
| Anatomía y fisiología de la lactancia materna. Partes principales del pecho. Mecanismo de control hormonal de la producción y eyección de la leche. Anatomía de la boca del recién nacido. Reflejos que favorecen la lactancia. |
| Dificultades más frecuentes del niño. El bebé que se niega a mamar. Diagnosticar por qué un bebé se niega a mamar. Cómo ayudar a las madres y bebés. |
| Trabajo grupal: Dificultades más frecuentes de la lactancia. |
| Vuelta al trabajo. Extracción y conservación de la leche. Espacios amigos de la lactancia. Cómo prepararse para la vuelta al trabajo. Técnica de extracción manual y con sacaleches. Envases y tiempos de conservación. |
| Baja producción de leche. Leche insuficiente. Hipogalactia. Cómo ayudar a una madre a aumentar su producción de leche. |
| Trabajo grupal: Casos clínicos 1. |
| Iniciativas Amigas de la Madre y el Niño. Hospital y Centro Amigo de la Madre y del Niño. Fundamento de los “Diez Pasos”. IHAMN 2018. |
| Código de Comercialización de los Sucedáneos de la Leche Materna. Peligros de la promoción inadecuada los sucedáneos de la leche materna. Principales disposiciones del código. |
DÍA 3
|
Jornada de práctica clínica supervisada.
- Cómo obtener una historia clínica de lactancia.
- Observación de la prendida al pecho y utilidad del “Instrumento de observación de la lactancia”.
- Cómo brindar información sobre posiciones, frecuencia y duración de las mamadas, prendida correcta, cuidado de los pezones, características del RN, manejo de la bajada de la leche y prevención de complicaciones.
- Cómo reforzar la confianza y dar apoyo en consulta prenatal, internación conjunta y postalta.
|
DÍA 4
| Succión en recién nacidos prematuros. |
| Anquiglosia y lactancia materna. |
| Psicología y lactancia: el vínculo, necesidades psicoafectivas de los bebés. Lactancia y sexualidad. |
| Bancos de leche humana y Centros de lactancia. |
| Taller: Casos clínicos 2. |
| Lactancia en la UCIN. Prematurez. IHAMN en las unidades de neonatología. |
| Trabajo grupal: Casos clínicos 3. |
DÍA 5
| Composición de la leche humana. Características principales de la leche humana. Etapas de la lactancia. Volumen y necesidades del recién nacido. Macro y micronutrientes. Factores de defensa de la leche humana. |
| Seguimiento del lactante alimentado al pecho. Patrones de crecimiento normal del bebé amamantado. Alimentación complementaria. Destete. |
| Contraindicaciones de la lactancia. Enfermedades maternas. Manejo de la lactancia en estas situaciones. Medicamentos y lactancia. Compatibilidades y contraindicaciones. Drogas adictivas. Alcohol y tabaco. |
| Trabajo grupal “Mitos de la lactancia materna”. Cantidad y calidad de la leche materna. Cuidados maternos durante la lactancia. Técnica de la lactancia. Comportamiento del bebé. |
|
Práctica supervisada: reflexiones de la actividad realizada.
Entrega de fichas de observación de una prendida.
Ejercicios de repaso.
|
| Evaluación. Revisión de evaluaciones. Conclusiones. Cierre. |
Metas y Resultados
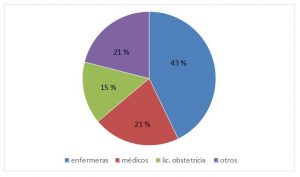
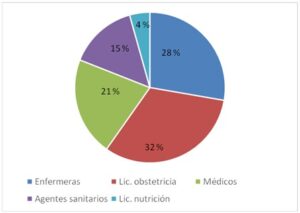
1. Cantidad de personas alcanzadas, encuentros y jornadas realizadas: desde el 10 de diciembre de 2018 al 17 de diciembre de 2019 se realizaron 9 encuentros que incluyeron 45 jornadas de 8 horas de duración cada una. El 82 % de los participantes completó la capacitación: 32 % licenciadas en obstetricia, 28 % licenciadas en enfermería, 21 % médicos, 15 % agentes sanitarios, 4 % licenciadas en nutrición.
| Región sanitaria |
Nº de encuentros ( cursos) |
Participantes |
Completaron capacitación |
| VII |
2 |
53 |
40 |
| VI |
3 |
62 |
57 |
| V |
2 |
50 |
44 |
| XII |
2 |
88 |
66 |
| TOTALES |
9 |
253 |
207 |
2. Resultados y beneficios cualitativos obtenidos
Al finalizar cada capacitación se pidió a los asistentes que completen una encuesta anónima para recabar información sobre la aceptación, utilidad y cambios a realizar para mejorar el aprovechamiento de la capacitación.
En cuanto a si esta capacitación contribuyó a su formación profesional el 90 % contestó que contribuyó mucho y el 10 % restante que contribuyó bastante. Señalaron que incorporaron conceptos nuevos, ampliaron sus conocimientos y sobre todo que les brindó herramientas prácticas para dar respuesta y asesoramiento a las madres. Despertó mucho interés la jornada de práctica clínica y sugirieron que se le dedicara más horas.
Con respecto a si esta capacitación los estimuló a una reflexión crítica sobre su trabajo, el 64 % contestó mucho, el 34 % bastante y un 2 % restante que poco.
Además, mencionaron que los estimuló a pensar como llevar a cabo cambios en el lugar de trabajo como, por ejemplo:
- Centro de lactancia: creación de estos espacios, ampliación de horarios de apertura de redacción de guías de procedimientos sobre el manejo de la leche humana extraída para el personal (conservación y fraccionamiento), etc.
- Creación de Espacios Amigos.
- Importancia de la Iniciativa Hospital Amigo de la Madre y el Niño (IHAMN) y la Iniciativa Centro Amigo de la Madre y el Niño (ICAMN).
Por último, en cuanto a la aplicación de los contenidos del curso: el 64 % contestó que podía aplicarlos mucho y el 34 % bastante. Mencionaron que la capacitación les brindó herramientas para un asesoramiento adecuado a las madres, capacidad de respuesta, y manejo de dificultades que pueden presentarse en el establecimiento y continuidad de la lactancia materna.
3. Mencionar eventuales obstáculos y desafíos, cómo fueron enfrentados
Inicialmente la capacitación presencial se planteó en 5 jornadas consecutivas de 8 horas a lo largo de 1 semana. Esto debió modificarse a partir del 2º curso porque uno de los principales desafíos en la implementación de este proyecto, tuvo relación con la dificultad de los participantes para asistir a las 5 jornadas de la capacitación. El personal de enfermería refirió que en algunos distritos no se le brindó el permiso necesario para ausentarse de sus tareas y en el caso de los médicos en formación la carga de trabajo asistencial también dificultó la asistencia. Por este motivo, 7 de los 9 cursos se realizaron en la modalidad 1 jornada semanal en 5 semanas consecutivas.
Además, se solicitó a los participantes de las actividades que recogieran datos referidos a las acciones en lactancia materna desarrolladas en sus lugares de trabajo. Se obtuvieron datos de 13 hospitales y 4 CAPS evidenciando que en la mayoría de los casos no existen registros o estos son incompletos. Los resultados mostraron que:
- Menos del 50 % de los hospitales y CAPS tiene una política escrita de lactancia materna y en todos los casos ésta fue escrita hace más de 5 años y nunca revisada.
- El 61 % de los hospitales cuenta con consultorio de lactancia materna, pero con horario de atención restringido a 1 o 2 veces por semana, 4 a 6 horas por día y es atendido en el 50 % de los casos por licenciadas en obstetricia.
- El 30 % de las instituciones no tienen datos sobre la capacitación del personal y el resto tienen entre un 5 y un 45 % del personal capacitado.
4. Indicar nuevas oportunidades de acción vislumbradas a partir de la realización del programa
El trabajo intensivo y sostenido con los equipos de salud de las regiones V, VI, VII y XII a lo largo de los 12 meses del proyecto, permitió conocer la dinámica de trabajo, fortalezas, debilidades y un primer diagnóstico de situación de los principales centros de atención primaria (CAPS) y hospitales en el marco de la IHAMN y la ICAMN.
Para dar continuidad al trabajo iniciado podrían programarse las siguientes acciones:
- Selección de hospitales y CAPS para iniciar o fortalecer el proceso de acreditación en el marco de las IHAMN y ICAMN.
- Evaluar % de cumplimiento de las IHAMN y ICAMN en los establecimientos seleccionados al inicio y al finalizar el proyecto.
- Capacitar al 100 % del personal de los centros seleccionados.